ХЄТЄЈє°©ЦўЅшХ№µД±кЦѕКЗГвТЯТЦЦЖПё°ыµДЅюИуЈ¬ИзЦЧБцПа№ШѕЮКЙПё°ы(tam)ЎўµчЅЪРФTБЬ°НПё°ы(Tregs)єНЛиФґРФТЦЦЖПё°ы(MDSCs)ЎЈХвР©Пё°ыФЪПыіэПё°ы¶ѕРФTБЬ°НПё°ыЅйµјµД(CTL)ГвТЯ·ґУ¦ЦР·ў»У№ШјьЧчУГЈ¬К№ЦЧБцЙъі¤јМРшІ»јхИхЎЈґЛНвЈ¬НЁ№эК№УГлДєН»щУЪлДµДДЙГЧТ©Оп°РПтХвР©ГвТЯТЦЦЖПё°ыТСПФКѕіцУРПЈНыµДЅб№ыЎЈФЪХвАпЈ¬ОТГЗ»Ш№ЛБЛГвТЯТЦЦЖПё°ыФЪ°©ЦўЅшХ№ЦРµДЖрФґєН№¦ДЬЈ¬УГУЪЖд°РПтµД»щУЪлДµДПµНіЈ¬ІўМЅМЦБЛ°©ЦўГвТЯЦОБЖµДОґАґСРѕїНѕѕ¶ЎЈХвР©СРѕїµДіЙ№¦Ц¤ГчБЛЦЧБцГвТЯОў»·ѕіФЪ°©Цўґ«ІҐЦРµДЦШТЄРФЈ¬ТФј°лД»щДЙГЧІДБПЧчОЄГвТЯµчЅЪјБµДЗ±Б¦ЎЈ
1 ЅйЙЬ
°©ЦўКЗИ«ЗтЦчТЄЛАНцФТтЈ¬2018 Дк№АјЖУР 960 НтИЛЛАНц[1]ЎЈёГјІІЎµДЦВЛАВКІї·Ц№йТтУЪГвТЯАґФґµДГвТЯТЦЦЖПё°ыЈЁИзЦЧБцПа№ШѕЮКЙПё°ы (TAM)ЎўµчЅЪРФ T БЬ°НПё°ы (Treg) єНЛиФґРФТЦЦЖПё°ы (MDSC)Ј©ЅшИлЦЧБцОў»·ѕі (TME)ЎЈХвР©Пё°ыЅшИл TME Ул¶аЦЦ°©ЦўЈЁИзЖ¤·ф°©ЎўЗ°БРПЩ°©Ўў·О°©єНВСіІ°©Ј©»јХЯµДІ»БјФ¤єуУР№Ш [2ЁC10]ХвР©Пё°ыНЁ№эТЦЦЖИЛМеµДЦЧБцЙ±ЙЛГвТЯ·ґУ¦Ј¬јґ CD8 +Пё°ы¶ѕРФ T БЬ°НПё°ы (CTL)Ј¬АґЦ§іЦ°©ЦўЅшХ№Ј¬ХвЦЦГвТЯТЦЦЖЦчТЄНЁ№эГвТЯјмІйµг·ЦЧУµД±нґпТФј°ї№СЧПё°ыТтЧУµД·ЦГЪАґЅйµјЎЈ11АэИзЈ¬іМРтРФЛАНцЕдМе 1 (PD-L1) єН CD80/CD86 ФЪ TAM ±нГж±нґпЈ¬Іў·Ц±рУлГвТЯјмІйµгіМРтРФЛАНцµ°°Ч 1 (PD-1) єНПё°ы¶ѕРФ T БЬ°НПё°ыПа№Шµ°°Ч 4 (CTLA-4) П໥ЧчУГЈ¬єуХЯґжФЪУЪ»о»ЇµД CTL ±нГжЈ¬ІўПчИхЖдР§Б¦єНФцЦі[12]ЎЈ
1.1 CTL јтЅй
CTL КЗККУ¦РФГвТЯПµНіµДЦчТЄЧйіЙІї·ЦЈ¬Ул B БЬ°НПё°ыТ»ЖрЎЈУл№№іЙПИМмГвТЯПµНіµДЧФИ»Й±ЙЛ (NK) Пё°ыЎўѕЮКЙПё°ыєНКчН»ЧґПё°ы (DC) І»Н¬Ј¬CTL ±ШРлПИХл¶ФМШ¶Ёї№ФЅшРРЖф¶ЇєНА©ФцЈ¬И»єуІЕДЬ±нПЦіцПё°ы¶ѕРФЎЈЦЧБцПа№Шї№Ф (TAA) КЗ¶МлДРтБРЈЁФј 8-11 ёц°±»щЛбЈ©Ј¬УЙї№ФіКµЭПё°ы (APC) ґУ°©Пё°ыЦРЗеіэЈ¬И»єуї№ФіКµЭПё°ыЅ«ХвР©лДіКµЭµЅіЖОЄЦчТЄЧйЦЇПаИЭРФёґєПМе (MHC) µД±нГжµ°°ЧёґєПОпЙП [13]ЎЈФШУРї№ФµД MHC УГУЪНЁ№э T Пё°ыКЬМе (TCR) ј¤»оУЧЦЙ CTLЈ¬К№Жд¶ФЛщіКµЭµДї№ФІъЙъМШТмРФ·ґУ¦ЎЈCTL µДј¤»оТФ№ІґМј¤·ЅКЅ·ўЙъЈ¬ИЎѕцУЪ MHC Н¬К±ј¤»о TCRЈ¬ТФј° APC ±нґпµД CD80/CD86 ј¤»оБнТ»ЦЦ±нГжµ°°Ч CD28ЎЈј¤»оєуЈ¬CTL ФЪ IL-2 ґжФЪПВЅшРРїЛВЎА©ФцЈ¬Іў¶Ф±нґпї№ФµДПё°ы±нПЦіцПё°ы¶ѕРФЎЈCTL µДПё°ы¶ѕРФР§У¦№¦ДЬУЙПё°ы¶ѕЛШЈЁИзїЕБЈГёЎўґ©їЧЛШєНїЕБЈИЬЛШЈ©µДКН·ЕЅйµјЈ¬ХвР©¶ѕЛШ»бУХµј°РПё°ыЦРµДїЧРОіЙєНД¤ИЬЅв[14]ЎЈґЛНвЈ¬CTL їЙНЁ№э±нґп FASЈЁFS-7 Па№Ш±нГжї№ФЈ©ЛАНцЕдМеЈ¬НЁ№эПё°ыјдЅУґҐЦ±ЅУУХµјПё°ыµтНцЎЈј¤»оєуЈ¬CTL ±нПЦіц CD28 ±нґпПВµчєН PD-1 єН CTLA-4 µИГвТЯјмІйµг±нґпЙПµчЎЈХвР©јмІйµгУлѕЮКЙПё°ыЎўDCЎўTreg єН°©Пё°ыЙП±нґпµДПа№ШЕдМеЈЁ·Ц±рОЄ PD-L1 єН CD80/CD86Ј©П໥ЧчУГЈ¬їЙНЁ№эПчИх CTL µДР§У¦№¦ДЬєНФцЦіАґЧиЦ№ГвТЯ·ґУ¦ЎЈУЙУЪ CTL №№іЙБЛККУ¦РФГвТЯ·ґУ¦µДґуІї·ЦЈ¬ТтґЛЦШРВґМј¤ CTL ЅйµјµДЦЧБцГвТЯТ»Ц±КЗ°©ЦўГвТЯЦОБЖБмУтµДЦчТЄ№ШЧўµгЎЈ
1.2 µ±З°µДГвТЯЦОБЖІЯВФ
ГвТЯБЖ·ЁµД·ўХ№КЗОЄБЛґМј¤°©ЦўЦР±»ТЦЦЖµД CTLЎЈѕЎ№Ь°©ЦўЗэ¶ЇµДГвТЯТЦЦЖ±ієуµД»ъЦЖЧоЅьІЕ±»·ўПЦЈ¬µ«ФзФЪ 19 КАјНЈ¬ГвТЯґМј¤єНЦОБЖЦ®јдµДБЄПµѕНТС±»ѕСйРФµШ№ЫІмµЅЎЈµЪТ»ПојЗВјХвТ»ёЕДоµДСРѕї·ўЙъФЪ 1868 ДкЈ¬УЙ Wilhelm Busch ЅшРРЈ¬ЛыФЪСРѕїЦР№ЫІмµЅЈ¬ФЪПёѕъёРИѕЅйµјµДЦЧБцПыН˺󣬻ЇЕ§РФБґЗтѕъ[15],25ДкєуЈ¬НюБ®Ў¤їЖАы·ў±нБЛТ»·Э±ЁёжЈ¬Ц¤КµБЛПёѕъёРИѕФЪ10АэІ»Н¬»јХЯЙнЙПЦОБЖ°©ЦўµДБЖР§ЎЈ[16]ЎЈТ»ЦЦє¬УРёГѕъЦкµДПёѕъТЯГз±»ГьГыОЄЎ°їЖАы¶ѕЛШЎ±Ј¬ТФјНДоЛыµД№¤ЧчЈ¬Іў±»УГЧчї№°©Т©ОпКэК®Дк[17],Ц±µЅ 20 КАјН 90 ДкґъЈ¬ГвТЯС§µДЅшІЅИ·¶ЁБЛГвТЯПё°ыФЪїШЦЖ°©ЦўЙъі¤ЦРµД№ШјьЧчУГЈ¬ГвТЯБЖ·ЁµДёЕДоІЕ±»ёйЦГЈ¬ИЎ¶шґъЦ®µДКЗРЎ·ЦЧУПё°ыЦЬЖЪТЦЦЖјБєН·ЕЙдБЖ·ЁЎЈ[18ЁC20]ЎЈ
µҐїЛВЎї№МеЧчОЄГвТЯјмІйµгТЦЦЖјБµДУ¦УГєёЗБЛґу¶аКэГвТЯБЖ·ЁЈ¬КЧґОіЙ№¦µДБЩґІЗ°У¦УГКЗФЪ 1996 ДкУЙ Allison µИИЛ±ЁµАµДЎЈ[21],2010 Дк·ў±нБЛТ»ПоАыУГ CTLA-4 °РПтµҐїЛВЎї№МеЈЁТБЖҐµҐї№Ј©µДБЩґІКФСйЅб№ыЈ¬Ѕб№ыПФКѕЈ¬Ул±кЧјЦОБЖ gp100 лДТЯГзПа±ИЈ¬ЧЄТЖРФєЪЙ«ЛШБц»јХЯµДЙъґжЖЪУРЛщёДЙЖЈЁ10.1 ёцФВ vs. 6.4 ёцФВЈ©[22],ХвР©Ѕб№ыґЩК№ТБЖҐµҐї№УЪґОДк»сµГ FDA ЕъЧјЈ¬ЙМЖ·ГыОЄ YervoyЈ¬УГУЪЦОБЖЧЄТЖРФєЪЙ«ЛШБцЎЈ[23]ЎЈІ»ѕГЦ®єуЈ¬FDA »№ЕъЧјБЛБЅЦЦ PD-1 ГвТЯјмІйµгТЦЦЖјБЈ¬ЕЙД·µҐї№/АјІјВЮАыЦ鵥ї№ЈЁKeytrudaЈ©єНДЙО䵥ї№ЈЁOpdivoЈ©Ј¬УГУЪЦОБЖєЪЙ«ЛШБцЎў·ЗРЎПё°ы·О°©єНЙцПё°ы°©[24Ј¬25],ґЛНвЈ¬ї№ PD-L1 µҐїЛВЎї№Ме°ўМШЦ鵥ї№ (Tecentriq) УЪ 2016 Дк»сЕъУГУЪЦОБЖ°тлЧ°©Ј¬ІўУЪ 2019 ДкФЩґО»сЕъУГУЪЦОБЖРЎПё°ы·О°©єНИэТхРФИйПЩ°©[26] ЦµµГЧўТвµДКЗЈ¬2018 ДкЕµ±ґ¶ыЙъАнС§»тТЅС§Ѕ±±»КЪУи Allison єН HonjoЈ¬ЛыГЗКЧґОЦ¤ГчБЛ CTLA-4 єН PD-1 ГвТЯБЖ·ЁµДУРР§РФ[27Ј¬28]ЎЈ
ГвТЯјмІйµгТЦЦЖјБНЁ№э·АЦ№ГвТЯ·ґУ¦№эФз№Ш±Х¶ш·ў»УЧчУГЈ¬¶шЖдЛыГвТЯБЖ·ЁФтІаЦШУЪРЦъЖф¶Ї CTL ТФІъЙъёьґуµДГвТЯ·ґУ¦ЎЈлДТЯГзТСФЪБЩґІЗ°ДЈРНєНБЩґІКФСйЦеõЅМЅЛч [29ЁC31],лДТЯГзµДДїµДКЗєПіЙУл°©Пё°ыЙПіКПЦµДTAAПаН¬µДлДРтБРЈ¬ІўЅ«ЖдµЭЛНЦБCTLЈ¬ТФФцјУЖд¶Ф±нґпХвР©ї№ФµД°©Пё°ыµДј¤»оєНЖф¶ЇЎЈХвТ»ёЕДоїЙТФНЖ№гµЅМеНвЙијЖ±нґпѕЯУРї№ФЅбєПєНTПё°ы»о»ЇІї·ЦµДЗ¶єПї№ФКЬМеЈЁCARЈ©µДCTLЈЁCAR-TПё°ыЈ©[32],CAR-T Пё°ыКЗНЁ№э№эјМПё°ыЧЄТЖІъЙъµДЈ¬јґґУ»јХЯМеДЪМбИЎЧФМеµД T БЬ°НПё°ыЈ¬¶ФЖдЅшРРёДФмТФ±нґп CARЈ¬Хл¶Ф»јХЯМШТмРФї№ФЅшРРТэ·ўЈ¬ФЪМеНвА©ФцЈ¬И»єуЦШРВТэИл»јХЯМеДЪЎЈ[33Ј¬34]ЎЈ
ѕЎ№ЬлДТЯГзєН№эјМПё°ыБЖ·Ё¶јТСПФКѕіцБЩґІБЖР§Ј¬µ«ЛьГЗІў·ЗГ»УРѕЦПЮРФЎЈХвБЅЦЦЦОБЖ·Ѕ·Ё¶јРиТЄ°©Пё°ы±нґпМШ¶ЁµДTAAЈ¬µ«°©Пё°ыїЙТФїмЛЩЅш»ЇЈ¬ґУ¶шПВµчЙхЦБПыіэЖдTAAµД±нґпЎЈґЛНвЈ¬лДТЯГзµДГвТЯФРФЅПИхЈ¬ЗТФЪМеДЪІ»ОИ¶ЁЈ¬ИЭТЧ±»µ°°ЧГёЅµЅвЈ¬ТтґЛґжФЪѕЦПЮРФ,ґЛНвЈ¬CAR-T Пё°ыБЖ·Ё»№КЬµЅ№эјМПё°ыБЖ·ЁіМРт№МУРИ±ПЭµДЧи°Ј¬°ьАЁёГіМРтЛщРиµД»јХЯЧФМе T Пё°ыКэБїУРПЮ ,ЛдИ»ХвР©ГвТЯБЖ·ЁТСПФКѕіцБЩґІБЖР§Ј¬µ«ЖдИ±µгґЩК№СРѕїИЛФ±СРѕїЖдЛыМжґъ·Ѕ·ЁЎЈ
БнТ»ЦЦУРЗ°ѕ°µДГвТЯЦОБЖ·Ѕ·ЁКЗЅ«лДЎўµҐїЛВЎї№МеєНєЛЛбККМеµИЦОБЖјБ°РПтІўµЭЛНЦБГвТЯТЦЦЖµД TAMЎўTreg єН MDSCЎЈ[38ЁC41],УИЖдКЗлДАаТ©ОпЈ¬ЛьКЗГвТЯБЖ·ЁµДУРБ¦єтСЎТ©ОпЈ¬ТСУГУЪХл¶ФГвТЯТЦЦЖПё°ыµДёчЦЦСРѕїЈ¬ТтОЄЛьГЗѕЯУРРн¶аУРОьТэБ¦µДМШРФЈ¬ИзЙъОпПаИЭРФЎўіЙ±ѕР§ТжєН¶а№¦ДЬРФЈ¬јИїЙЧчОЄ°РПтІї·ЦЈ¬УЦїЙЧчОЄЦОБЖјБЎЈИ»¶шЈ¬лДФЪМеДЪОИ¶ЁРФЅПІоЈ¬ТтОЄЛьГЗИЭТЧ±»СЄЗеєНЧйЦЇЦРµДµ°°ЧГёЅµЅвЈ¬ТтґЛЖдУ¦УГКЬµЅПЮЦЖЎЈДЙГЧїЕБЈПµНіНЁіЈУГУЪ№ж±ЬХвёцОКМвЈ¬ґУ¶шїЙТФ°ІИ«µШЅ«лДµЭЛНµЅ°РПё°ыЎЈґЛНвЈ¬јґК№ХвЩСϸ°ыИєґ¦УЪёЯ¶ИТмЦКµДОў»·ѕіЦРЈ¬ТІТСК№УГ¶ФГвТЯТЦЦЖПё°ыѕЯУРМШТмРФµДлД№¦ДЬ»ЇµДДЙГЧїЕБЈАґІЩЧЭЛьГЗЎЈ
ХвЖЄРЎРНЖАВЫПкПёЅйЙЬБЛУл°©Цўґ«ІҐУР№ШµДГвТЯТЦЦЖПё°ыµДЖрФґЎўЙъОп±кЦѕОпєН№¦ДЬЈ¬И»єуЗїµчБЛлДєНлД№¦ДЬ»ЇДЙГЧїЕБЈФЪ°РПтХвР©Пё°ыТФЅшРРГвТЯЦОБЖ·ґУ¦ЦРµДУ¦УГЎЈОТГЗТэµј¶БХЯФД¶БЖдЛыЖАВЫЈ¬ХвР©ЖАВЫ№г·єГиКцБЛГвТЯЦОБЖµДТ»°гГвТЯБЖ·ЁєНДЙГЧТЅС§ІЯВФ.
2 °©ЦўЦРµДГвТЯТЦЦЖПё°ы
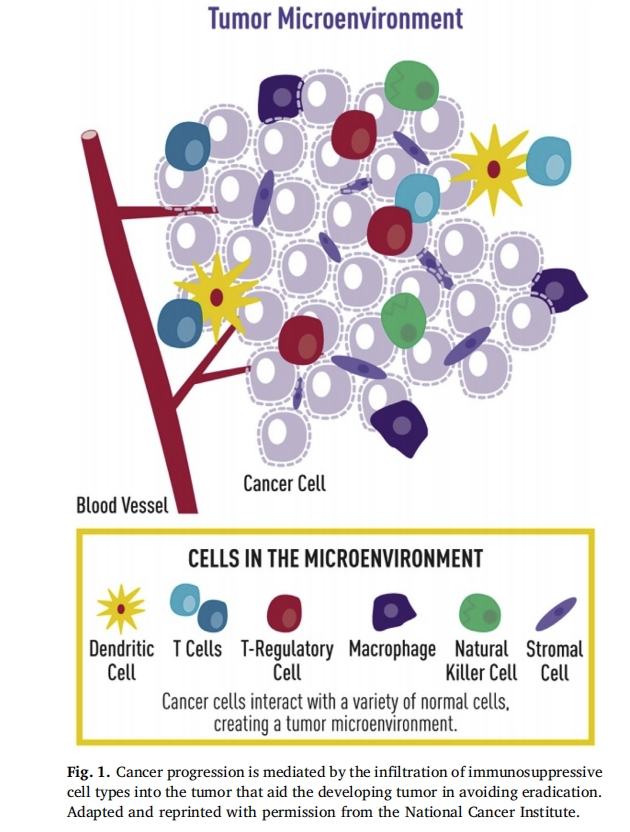
ЅюИуРФГвТЯПё°ыЈЁИз M2 Сщ TAMЎўTreg єН MDSCЈ©ФЪ°©ЦўЦР·ў»УТЦЦЖЧчУГЈ¬ТЦЦЖ CTL ЅйµјµДЦЧБцГвТЯЎЈЈЁНј 1)ЎЈM2 ѕЮКЙПё°ыєН Treg µДДЪФґРФ№¦ДЬКЗФЪёРИѕµГµЅґ¦АнєуНЈЦ№ГвТЯ·ґУ¦Ј¬ТФј°Ф¤·АЧФЙнГвТЯЎЈИ»¶шЈ¬ФЪ°©ЦўµД±іѕ°ПВЈ¬ХвР©Пё°ыНЁ№эТЦЦЖ CTL ЅйµјµД¶ФјІІЎµДГвТЯ·ґУ¦УлјІІЎЅшХ№УР№ШЎЈMDSC КЗТ»ЦЦ¶АМШµДПё°ыСЗИєЈ¬ЅцФЪІЎАнЗйїцПВ№ЫІмµЅЈ¬°ьАЁ°©ЦўЎЈTAMЎўTreg єН MDSC ФЪ°©ЦўЅшХ№ЦРµДЖрФґЎў±кјЗєНЧчУГЅ«ФЪПВОДЅшТ»ІЅМЦВЫЎЈ
2.1 ЦЧБцПа№ШѕЮКЙПё°ы (TAM)
ѕЮКЙПё°ыКЗТ»ЦЦГвТЯПё°ыЈ¬ДЬ№»НМКЙТміЈПё°ыєННвАґИлЗЦХЯЈ¬ІўіКµЭї№ФєН·ЦГЪГвТЯµчЅЪПё°ыТтЧУЎЈ49µҐєЛПё°ыСЬЙъµДѕЮКЙПё°ыёщѕЭСЧЦўПЯЛчґУСЄБчЦРХРДјОЄОґ·Ц»ЇµДµҐєЛПё°ыЈ¬АэИз CCL2ЈЁ»тµҐєЛПё°ыЗч»Їµ°°Ч-1Ј¬MCP-1Ј©ЎўCCL3ЈЁ»тѕЮКЙПё°ыСЧЦўµ°°Ч-1aЈ¬MIP-1aЈ©ЎўCXCL12ЈЁ»т»щЦКСЬЙъТтЧУ-1Ј¬SDF-1Ј©єН CX3CL1ЈЁ»т·ЦРОТтЧУЈ©[50ЁC55]ЎЈёщѕЭХвР©µҐєЛПё°ыЙшіцµЅµДГвТЯС§»·ѕіЈ¬ЛьГЗїЙДЬ·Ц»ЇОЄґЩСЧРФ M1 ±нРН»тї№СЧРФ M2 ±нРНѕЮКЙПё°ыЎЈM1 ѕЮКЙПё°ыКЬЦ¬¶аМЗєН Th1 Пё°ыТтЧУЈЁИзёЙИЕЛШ¦Г (IFN-y) єНБЈПё°ы-ѕЮКЙПё°ыјЇВдґМј¤ТтЧУ (GM-CSF)Ј©ј«»Ї [56ЛьГЗУлЙ±ЛАІЎФМеєНКН·ЕґЩСЧПё°ыТтЧУЈЁTNF-¦БЎўCCL3ЎўIL-6ЎўIL-12Ј©УР№ШЈ¬ґУ¶шК№ЖдѕЯУРЙ±ЦЧБцЧчУГ[57ЁC59¶ш M2 ѕЮКЙПё°ыФтУЙ Th2 Пё°ыТтЧУЈЁИз IL-4 єН IL-13Ј©ј¤»оЎЈУлПё°ыНв»щЦКЦШЛЬТФј°ї№СЧєНГвТЯТЦЦЖПё°ыТтЧУ·ЦГЪЈЁIL-10ЎўTGF-¦ВЈ©УР№ШЈ¬УРЦъУЪЦ§іЦЦЧБцµДЙъі¤[62]ЎЈУЙУЪ M1 єН M2 ѕЮКЙПё°ыФЪГвТЯПµНіЦР·ў»УІ»Н¬µД№¦ДЬЈ¬ТтґЛїЙТФНЁ№эЖА№АґъР»КдіцАґЗш·ЦБЅХЯЎЈАэИзЈ¬ѕЮКЙПё°ы№¦ДЬµДІоТмФЪ°±»щЛбѕ«°±ЛбµДґъР»ЦеõЅБЛєЬєГµДМеПЦЎЈM1 ѕЮКЙПё°ыНЁ№эТ»Сх»ЇµЄєПГёґъР»ѕ«°±ЛбІъЙъТ»Сх»ЇµЄЈ¬Т»Сх»ЇµЄНЁ№э°РПё°ыД¤А©ЙўІўЅйµјПё°ы¶ѕРФ,БнТ»·ЅГжЈ¬M2 ѕЮКЙПё°ы±»№ЫІмµЅАыУГѕ«°±ЛбГёЅ«ѕ«°±ЛбЧЄ»ЇОЄДс°±ЛбЈ¬Дс°±ЛбКЗТ»ЦЦІОУлДтЛШС»·µД°±»щЛбЈ¬НЁ№эґМј¤»щЦКµ°°ЧЈЁИзЅєФµ°°ЧЈ©µДЙъіЙАґґЩЅшПё°ыФцЦієНЧйЦЇРЮёґЎЈTAM НЁіЈКфУЪ M2 ·ЦАаЈ¬ФЪ°©ЦўЅшХ№ЦР·ў»УЦШТЄЧчУГЈ¬ТтОЄЛьГЗУлІ»БјµД»јХЯФ¤єуУР№Ш,СРѕї±нГчЈ¬TAM ПтЦЧБцєНЦЬО§Оў»·ѕіµДЅюИуКЗУЙ°©Пё°ыµД»ЇС§РЕєЕЅйµјµДЈ¬°©Пё°ыЦчТЄНЁ№э MCP-1 РЕєЕЦбґУНвЦЬСЄЦРДјјЇОґ·Ц»ЇµДµҐєЛПё°ы[68]ЎЈ°©Цў·ЦГЪµД IL-4 єН IL-13 ЛжєуґЩЅшХвР©ЅюИуРФµҐєЛПё°ыПт M2 ±нРНј«»Ї[69]ЎЈ
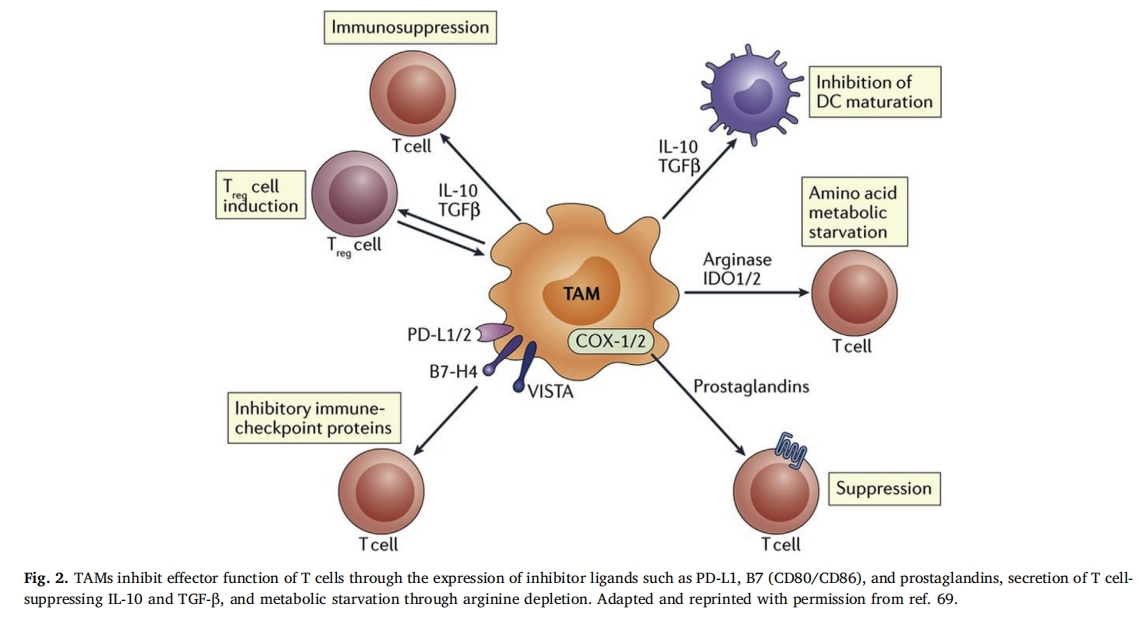
ѕЭ№ЫІмЈ¬TAM НЁ№эЦч¶ЇТЦЦЖ CTL ·ґУ¦АґµчЅЪ TMEЈЁНј 2Ј©ЎЈХвЦчТЄНЁ№эФЪПё°ы±нГж±нґпТЦЦЖРФЕдМеТФј°КН·ЕЛрє¦ CTL А©ФцєН№¦ДЬµДГвТЯТЦЦЖПё°ыТтЧУАґКµПЦЎЈTAM »№ФЪДјјЇГвТЯТЦЦЖРФ Treg ·ЅГж·ў»УЧчУГЈ¬Ж书ДЬєНФЪГвТЯТЦЦЖОў»·ѕіЦРµДЧчУГЅ«ФЪєуГжµДІї·ЦЅшТ»ІЅМЦВЫЎЈTAM ±нґпРн¶аУл CTL ±нГжПФКѕµДГвТЯјмІйµгП໥ЧчУГµДЕдМеЈ¬ґУ¶шµјЦВ CTL ТЦЦЖЎЈАэИзЈ¬TAM ±нґп PD-L1Ј¬ЛьУлј¤»оµД CTL ±нГжµД PD-1 КЬМеЅбєПЈ¬ПВµчЖ书ДЬєНФцЦі [70Ј¬71]ЎЈTAM »№±нґп CD80 єН CD86 ЕдМеЈ¬ЛьГЗїЙТФЖрµЅГвТЯґМј¤»тГвТЯТЦЦЖЧчУГЈ¬ѕЯМеИЎѕцУЪЛьГЗУлДДЦЦКЬМеП໥ЧчУГ[72CD80/CD86 їЙУл CD28 П໥ЧчУГЈ¬№ІН¬ґМј¤УЧЦЙ CTL,И»¶шЈ¬ХвР©ЕдМе¶Ф»о»Ї CTL ЙПµД CTLA-4 ѕЯУРёьЗїµДЗЧєНБ¦,CTLA-4 ФЪУЧЦЙ CTL ЦРµД±нґпЛ®ЖЅ·ЗіЈµНЈ¬µ«µ±ХвР©Пё°ы±»ј¤»о/Жф¶ЇК±Ј¬Жд±нґпѕН»бЙПµчЎЈТтґЛЈ¬CTLA-4 їЙТФідµ±ЦЖ¶Ї»ъЦЖЈ¬К№±» CTL Р§У¦»оРФОьТэµЅёГО»µгµД±нґп CD80 єН CD86 µД TAM ФЪГвТЯ·ґУ¦Пыіэ°©ЦўЦ®З°Ѕ«Жд№Ш±ХЎЈ[78]ХвЦЦ¶ЇМ¬НЁіЈ±»УГАґФЪјІІЎЗеіэЦ®З°№эФзТЦЦЖ CTL №¦ДЬЈ¬АэИзФЪ CD80 + /CD86 + TAMґуБїЅюИуµД°©ЦўЗйїцПВЎЈ
TAM ґЩЅшГвТЯТЦЦЖОў»·ѕіЈ¬ХвКЗЖдУл»јХЯФ¤єуєНЅб№ыІ»јСПа№ШµДЦчТЄФТтЦ®Т»ЎЈХвР©ѕЮКЙПё°ы»№·ў»УРн¶аЖдЛыґЩЅшЦЧБцµД№¦ДЬЈ¬АэИзУХµјСЄ№ЬЙъіЙєНПё°ыНв»щЦКЦШЛЬЈ¬µ«ХвР©І»ФЪ±ѕОДµДМЦВЫ·¶О§ДЪЈ¬ЖдЛыСРѕїТСПкПёЅйЙЬ [79ЁC82]ЎЈ
2.2 µчЅЪРФTПё°ы (Treg)
Treg КЗ CD4 + T Пё°ыµДТ»ёцЦШТЄСЗРНЈ¬ЖдЧчУГКЗФЪТмОпЗеіэєуО¬іЦГвТЯФРФЧФОТДНКЬІўТЦЦЖККУ¦РФГвТЯ·ґУ¦ЎЈCTL єН Treg Ц®јдµДЖЅєв±»ЖЖ»µТСФЪ¶аЦЦІЎЦўЦР№ЫІмµЅЈ¬°ьАЁ°©ЦўЎЈФЪ I РНМЗДтІЎЎў¶а·ўРФУІ»ЇЦўєНАа·зКЄРФ№ШЅЪСЧµИЧФЙнГвТЯРФјІІЎЦРЈ¬Treg ОЮ·ЁТЦЦЖ CTLЈ¬µјЦВЧФЙнГвТЯ [84]ЎЈБнТ»·ЅГжЈ¬Treg µД№э¶И»оФѕК№µГ CTL ИєМеОЮ·ЁЦРєНІЎФМе»тЦЧБцЎЈХэКЗ Treg »оРФµДЙПµчК№µГ°©ЦўДЬ№»±ЬГв±» CTL ·ґУ¦ПыГрЎЈ
Treg ЖрФґУЪУЧЦЙ CD4 + T Пё°ыЈ¬ЖдФЪРШПЩЦРІ»¶ПіЙКмЈ¬Ц±µЅ TCR ј¤»оєНІжН·їт P3 (FoxP3) ±нґпґЩЅшТЦЦЖ±нРН [85їЙТФНЁ№э CD4ЎўCD25ЎўCTLA-4ЎўБЬ°НПё°ы»о»Ї»щТт 3 (LAG-3)ЎўЙсѕПЛГ«µ°°Ч-1 (Nrp1) єН FoxP3 µД±нґпАґК¶±р TregsЎЈ[86ЁC88],Treg ДЬ№»НЁ№эЅУґҐТААµРФТЦЦЖТФј°НЁ№эКН·ЕµчЅЪРФПё°ыТтЧУАґЦ±ЅУТЦЦЖ»о»ЇµД CTL №¦ДЬЎЈTreg ±»ОьТэµЅСЧЦўІїО»ІўНЁ№э IL-2ЈЁТ»ЦЦУЙ»оРФ CTL ·ЦГЪµДСЧЦўПё°ыТтЧУЈ©ј¤»о [89]ЎЈУЙУЪ IL-2 ТІКЗ CTL ј¤»оєНА©ФцЛщ±ШРиµДЈ¬ТтґЛ Treg ЙП IL-2 КЬМе IL-2R µДёЯ±нґпК№ЛьГЗДЬ№»СёЛЩПыєДЦЬО§Оў»·ѕіЦРµД IL-2Ј¬ґУ¶шТЦЦЖ CTL ј¤»оЎЈTreg »№їЙТФНЁ№эЅУґҐТААµРФ»ъЦЖёьЦ±ЅУµШТЦЦЖР§У¦№¦ДЬЎЈNakamura µИИЛТСѕЦ¤ГчЈ¬ЧЄ»ЇЙъі¤ТтЧУ ¦В-1 (TGF-¦В1) ФЪ Treg ±нГжµД±нґпТФЅУґҐТААµРФ·ЅКЅґЩЅшГвТЯТЦЦЖЈ¬ѕЎ№ЬїШЦЖХвТ»№эіМµДЙъОп·ЦЧУ»ъЦЖЙРІ»Зеію[90]ЎЈTreg »№±нґп LAG3Ј¬ХвКЗБнТ»ЦЦ¶Ф MHC II АаєН CD4 ѕЯУРЗЧєНБ¦µДГвТЯТЦЦЖПё°ы±нГжЕдМеЎЈѕЎ№Ь LAG3 КЗТ»ЦЦЦчТЄУл CTL Па№ШµДТЦЦЖРФКЬМеЈ¬µ«ЧоЅьµДСРѕї±нГчЈ¬Ль¶Ф Treg µДГвТЯТЦЦЖ№¦ДЬЦБ№ШЦШТЄЈ¬ѕЎ№ЬЖдФТтИФУРґэІыГч[91]ЎЈLAG3 УлТ»ЦЦ T БЬ°НПё°ыСЗИє (CTL) ЦРµДТЦЦЖУР№ШЈ¬µ«УлБнТ»ЦЦ T БЬ°НПё°ы (Treg) µДј¤»оУР№ШЈ¬ХвЦЦПЦПуТСФЪЖдЛыПё°ы±нГж±кЦѕОпЈЁИз PD-1 єН CTLA-4Ј©ЦР№ЫІмµЅЎЈTreg ·ЦГЪµДГвТЯТЦЦЖПё°ыТтЧУТІФЪПВµчГвТЯ·ґУ¦ЦР·ў»УЧчУГЎЈѕЭ№ЫІмЈ¬ХвР©µчЅЪПё°ы»бКН·ЕёЯЛ®ЖЅµДїЙИЬРФ TGF-¦В1 єН IL-10Ј¬ХвБЅХЯ¶ј¶Ф CTL »оРФєНФцЦіУРёєГжУ°ПмЎЈTGF-¦В1 НЁ№эТЦЦЖ CTL А©ФцЛщ±ШРиµД TCR ёґєПОпµД»о»Ї¶шЖрЧчУГ [92IL-10 НЁ№эТЦЦЖ CD28 µДБЧЛб»Ї·ў»УЧчУГЈ¬CD28 КЗ CTL ј¤»о№ІґМј¤Нѕѕ¶ЦРУл TCR »ҐІ№µД±нГжµ°°Ч [93]ЎЈ
°©ЦўµДУХ·ўНщНщ°йЛжЧЕГвТЯТЦЦЖ»·ѕіµДЅЁБўЈ¬¶шГвТЯТЦЦЖ»·ѕіµДЅЁБўФтТФУЧЦЙ T БЬ°НПё°ыµДДјјЇєНј¤»оОЄПИµјЈ¬РОіЙ TregЎЈУл TAM ДјјЇАаЛЖЈ¬Treg ЧсС°©Пё°ыЅЁБўµДЗч»ЇМЭ¶ИЈ¬ЦчТЄ»щУЪ CCL22 Зч»ЇТтЧУ [94],TGF-¦В єН IL-10 µИЙъі¤ТтЧУґМј¤ TME ЦР Treg µДїмЛЩФцЦі [95]ЎЈTGF-¦В »№НЁ№эґЩЅш·ЗТЦЦЖРФ CD25 − T БЬ°НПё°ыЧЄ»ЇОЄТЦЦЖРФ CD4 +Ўў CD25 +Ўў FoxP3 + Treg ±нРН¶ш·ў»У¶оНвЧчУГЎЈTreg ЧЄФЛµЅґМј¤ЖдА©ФцµД TME ЦРЈ¬РОіЙРН¬С»·Ј¬ЖдЦР°©Пё°ыєН Treg ґЩЅш¶Ф·ЅµДЙъі¤єНФцЦіЈ¬ґУ¶шЅЁБўёЯ¶ИГвТЯТЦЦЖµД»·ѕіЎЈ
2.3 ЛиПµТЦЦЖПё°ы (MDSC)
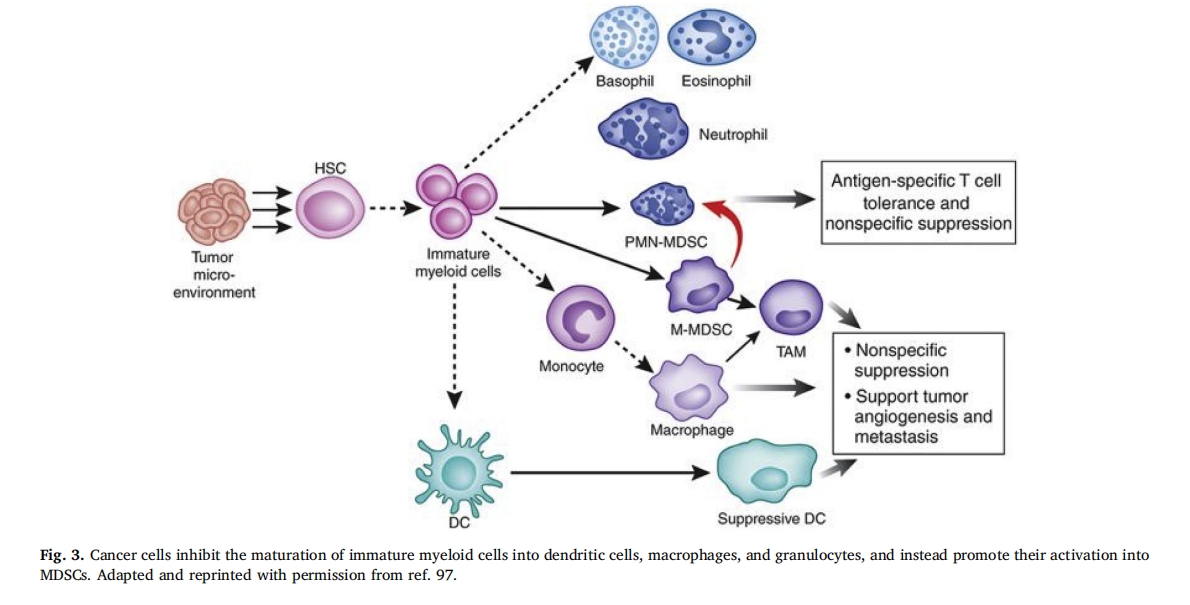
MDSC КЗґжФЪУЪ TME ЦРµДГвТЯТЦЦЖРФЛиПµПё°ыЈ¬Ул»јХЯФ¤єуІ»БјУР№Ш [96ЅЎїµёцМеЦРІ»ґжФЪ MDSCЎЈХвР©Пё°ыКЗ°©ЦўµИІЎАнМхјюПВМШУРµДЈ¬ЛьГЗАґФґУЪЛиПµЧжПё°ыЈ¬ХвР©Пё°ыПтіЙКмЛиПµµД·Ц»ЇКЬµЅТЦЦЖЈЁНј 3)[97]ЎЈХэіЈЗйїцПВЈ¬ОґіЙКмµДЛиПµПё°ыґУ№ЗЛиЧЄТЖµЅНвЦЬЖч№ЩЈ¬ФЪДЗАпЛьГЗСёЛЩіЙКмОЄѕЮКЙПё°ыЎўКчН»ЧґПё°ы»тБЈПё°ыЎЈИ»¶шЈ¬ФЪ°©ЦўЦРЈ¬ХвР©ОґіЙКмПё°ыµД·Ц»ЇКЬµЅЦЧБцЦРґжФЪµДёчЦЦРЕєЕТтЧУµДТЦЦЖЈ¬АэИз GM-CSFЎўѕЮКЙПё°ыјЇВдґМј¤ТтЧУ (M-CSF)ЎўIL-6ЎўIL-10 єН TNF-¦Б[98Ј¬99]ЎЈґЛНвЈ¬ХвР©ТтЛШ»№»бУХµјОґіЙКмµДЛиПµПё°ы»о»ЇОЄГвТЯТЦЦЖ±нРНЎЈХвР©ОґіЙКмµДГвТЯТЦЦЖЛиПµПё°ы±»іЖОЄMDSCЎЈ
MDSC Г»УР MDSC МШТмРФЙъОп±кЦѕОпЎЈПа·ґЈ¬ЛьГЗ±нґпЦёКѕЛиПµЖЧПµµДЙъОп±кЦѕОпЈ¬АэИз CD11b єН CD33Ј¬µ«И±·¦НкИ«·Ц»ЇПё°ыµД±кЦѕОп [100]ЎЈАыУГХвР©±кЧјЈ¬MDSC НЁіЈТФИЛАаµД CD11b + CD14 − CD33 +ЙъОп±кЦѕОпЖЧєНРЎКуµД CD11b + Gr1 +ЖЧОЄМШХч [100]ЎЈMDSC НЁ№эЗч»ЇТтЧУ·ЦГЪ±»ДјјЇµЅ TMEЎЈМШ±рКЗЈ¬°©Пё°ыІъЙъµД CCL2ЎўCXCL8 єН CXCL12 Улґу¶аКэ MDSC ФЛКдУР№Ш [101]ЎЈ
MDSC µДГвТЯТЦЦЖКЗУЙ»оРФСх (ROS) єНПё°ыТтЧУІъЙъТФј°ѕ«°±ЛбєДЅЯЅйµјµДЎЈФЪ Corzo µИИЛµДТ»ПоСРѕїЦРЈ¬MDSC ЦР ROS µДІъЙъФцјУµјЦВ CTL ЦРµД DNA ЛрЙЛєНПё°ыµтНц [102]ЎЈROS »№»бёЙИЕ CTL НЁ№э TCR К¶±рї№ФµДДЬБ¦Ј¬ґУ¶шПВµч CTL »оРФЎЈАэИзЈ¬і¬Сх»ЇОп (O2− ) їЙУлТ»Сх»ЇµЄ (NO) ·ґУ¦РОіЙ№эСхСЗПхЛбСО (ONOO − )Ј¬ХвЦЦОпЦКНЁ№эУХµјПё°ыµтНцєНТЦЦЖїШЦЖ TCR ХэИ·РОіЙµДБЧЛб»ЇНѕѕ¶АґТЦЦЖ CTL »оРФ [103]ЎЈCTL µДґъР»јў¶цКЗ MDSC ТЦЦЖГвТЯ·ґУ¦µДБнТ»ЦЦ·ЅКЅЎЈѕ«°±ЛбКЗ CTL ЦРµ°°ЧЦКєПіЙєНА©ФцЛщ±ШРиµД°±»щЛб [104MDSC ґуБї±нґпТ»Сх»ЇµЄєПГё (NOS) єНѕ«°±ЛбГёЈЁБЅЦЦЦчТЄµДѕ«°±ЛбґъР»ОпЈ©Ј¬СПЦШЅµµН CTL їЙАыУГµДѕ«°±ЛбБїЈ¬ПчИхЖдФцЦієНїШЦЖ°©ЦўЙъі¤µДДЬБ¦ЎЈ[105]ЎЈ
ґЛНвЈ¬MDSC »№ДЬХРДјЖдЛыГвТЯТЦЦЖПё°ыЎЈHuang µИИЛµД№эјМПё°ыЧЄТЖСРѕї±нГчЈ¬MDSC ІъЙъµД IL-10 єН TGF-¦В КЗУХµј Treg ј°ЖдПа№ШГвТЯТЦЦЖЛщ±ШРиµД [106ґЛНвЈ¬Sinha µИИЛЅ« MDSC Ул M1 ѕЮКЙПё°ы№ІЕаСшЈ¬Іў±нПЦіцТФЅУґҐТААµµД·ЅКЅПтґЩЅшЦЧБцµД M2 ±нРНј«»Ї [107]ЎЈХвТ»№ЫІмЅб№ыПФКѕѕЮКЙПё°ыКН·ЕµДTПё°ыґМј¤РФIL-12јхЙЩЎЈґЛНвЈ¬ЛыГЗµДСРѕї±нГчЈ¬НЁ№эК№УГ»ЇБЖТ©ОпјЄОчЛы±хПыіэMDSCїЙ»ЦёґIL-12µДІъЙъєНЦЧБцГвТЯБ¦ЎЈ
ИзЙПЛщКцЈ¬ГвТЯТЦЦЖПё°ыІўІ»КЗµҐ¶АµјЦВ°©ЦўЅшХ№µД№ВБўПё°ыИєЎЈПа·ґЈ¬ЛьГЗТФРН¬єНП໥ТААµµД·ЅКЅП໥ЧчУГІўУлЦЬО§»·ѕіП໥ЧчУГЎЈЛьГЗЛщТААµµДЙъ»ЇРЕєЕЈЁУИЖдКЗЗч»ЇТтЧУЈ©УРєЬ¶аЦШµюЈ¬ХвК№µГХвР©РЕєЕ·ЦЧУіЙОЄГвТЯБЖ·ЁµДЗ±ФЪ°РµгЎЈ
3 Хл¶ФГвТЯТЦЦЖПё°ыµДлД
лДКЗГвТЯБЖ·ЁµДУРБ¦єтСЎХЯЈ¬ТтОЄЛьГЗДЬ№»ТФёЯ¶ИМШТмРФµДЛ®ЖЅЅбєПІўУХµј°РПё°ы/КЬМеµД·ґУ¦ЎЈґЛНвЈ¬лД»ЇС§БмУтµДЧоРВЅшХ№К№ЖдєПіЙЛЩ¶ИёьїмЎўёьѕЯіЙ±ѕР§ТжЗТёь·Ѕ±г[108ґЛНвЈ¬лДїЙТФХыєПµЅДЙГЧїЕБЈПµНіЦРЈ¬ФцЗїЖдМеДЪОИ¶ЁРФЈ¬ІўФКРнЅ«ЖдДЙИл¶аДЈКЅБЖ·ЁЦР[53ЁC55Ј¬109ЁC113],АэИзЈ¬ДЙГЧБЈЧУїЙТФУГлДЅшРР№¦ДЬ»ЇЈ¬ТФґЩЅшУлПё°ыД¤µДП໥ЧчУГІўЅйµјДЪНМЧчУГЎЈ[114]ЎЈДЙГЧїЕБЈ»№їЙТФНЁ№эЅ«лДЕЁЛхіЙЦВГЬµДДЙГЧїЕБЈАґФцЗїлДµДЦОБЖР§№ыЎЈ[115]ЎЈХвНЁіЈКЗНЁ№э»ЇС§ЅбєПЅ«лДІї·ЦЦІИлДЙГЧІДБП»щµЧЙПАґКµПЦµДЎЈАэИзЈ¬Т»ЦЦіЈУГµДЅбєПІЯВФКЗК№УГ 1-ТТ»щ-3-(3-¶юјЧ°±»щ±ы»щ)Мј¶юхЈСЗ°· (EDC) Ѕ«лД N ¶ЛµДУОАл°·УлУГфИЛб»щНЕ№¦ДЬ»ЇµДДЙГЧїЕБЈ»щµЧ·ґУ¦Ј¬ФЪлДєНДЙГЧїЕБЈ»щµЧЦ®јдРОіЙхЈ°·ЅУН·[116ЁC119],УЙУЪлДµД C ¶ЛТІУРУОАлфИЛбЈ¬ТтґЛїЙТФАыУГН¬СщµДІЯВФЅ«лДУл°·»щ·в¶ЛµДДЙГЧБЈЧУЅбєПЎЈЅ«лДЦ±ЅУЅбєПµЅДЙГЧїЕБЈ»щЦКЙПµДБнТ»ЦЦ·Ѕ·ЁКЗУГё»є¬БтµД°ллЧ°±Лб»щНЕЦХЦ№лДРтБРЈ¬ІўУлВнАґхЈСЗ°·№¦ДЬ»ЇµДДЙГЧїЕБЈ·ґУ¦ЎЈёЯЗЧєНБ¦Ўў·З№ІјЫП໥ЧчУГТІїЙУГУЪЅ«лДУлДЙГЧїЕБЈµЧОпБ¬ЅУЎЈАэИзЈ¬ЙъОпЛШ»ЇµДлДїЙУГУЪУлХ№КѕБґГ№ЗЧєНЛШІї·ЦµДДЙГЧїЕБЈЅфГЬЅбєП,ґЛНвЈ¬їЙТФµчЅЪѕІµзП໥ЧчУГТФКµПЦлДєНДЙГЧїЕБЈЦ®јдЛщРиµДП໥ЧчУГ,ѕЭBlank-ShimµИИЛ±ЁµАЈ¬ЛыГЗК№УГЗїХэµзєЙµДѕ«°±ЛбН¬лДЈЁµИµзµгОЄ11.15Ј©УлґшёєµзєЙµДґЕРФДЙГЧБЈЧУЅбєПЎЈ
їЙТФНЁ№э¶ЇМ¬№вЙўЙд (DLS) єННёЙдµзЧУПФОўѕµ (TEM) ±нХчДЙГЧБЈЧУМШРФАґИ·ИПДЙГЧБЈЧУµД№¦ДЬ»ЇЈ¬ТФјмІйлДЅбєПЦ®З°єНЦ®єуµДДЙГЧБЈЧУґуРЎЎўРОМ¬єН¶а·ЦЙўРФЎЈґЛНвЈ¬ДЙГЧїЕБЈµДzetaµзО»НЁіЈУГУЪјмІвлД№ЩДЬ»ЇёіУиµД±нГжµзєЙІоТм,єЛґЕ№ІХсЈЁNMRЈ©єНФІ¶юЙ«РФЈЁCDЈ©№вЖЧµД±д»ЇТІУГУЪИ·ИПлДЅбєПЈ¬ТФј°јмІйлД¶юј¶Ѕб№№.
±ѕЖЄРЎРНЖАВЫµДЖдУаІї·ЦЅ«ЦШµгЅйЙЬТФлДОЄЦШµгµДСРѕїЈ¬ХвР©СРѕїТСУГУЪ°©ЦўГвТЯЦОБЖІЯВФЈ¬ЦШµгКЗЅвѕцГвТЯТЦЦЖ TAMЎўTreg єН MDSCЈ¬ІўЖА№АГвТЯЦОБЖлДєНлДДЙГЧїЕБЈµДЗ°ѕ°ЎЈ
3.1 ГйЧјДї±кїН»§
јшУЪ TAM µДГвТЯТЦЦЖЧчУГј°ЖдУл°©ЦўФ¤єуµДёєПа№ШРФЈ¬ТСїЄ·ўіц¶аЦЦРВРНлДЈ¬І»Ѕц°РПтѕЮКЙПё°ы±ѕЙнЈ¬»№°РПтЖ䵥єЛПё°ыЗ°МеЈ¬ТФј°ґЩЅшЖдУХµјєНІЎАнРРОЄµДЙъ»ЇНѕѕ¶ЎЈPun µИИЛНЁ№эКЙѕъМеХ№КѕїЄ·ўІўСйЦ¤БЛТ»ЦЦРВРН M2 ѕЮКЙПё°ы°РПтлД M2pep (YEQDPWGVKWWY) [133]ЎЈНЁ№эЅ« Alexa Fluor 660 ±кјЗµД M2pep ЧўЙдµЅРЎКуё№З»ДЪАґИ·¶Ё M2pep µД°РПтДЬБ¦ЎЈґУё№З»ДЪПё°ыТФј°ЖўФаЦРІЙјЇµДПё°ы±нГчЈ¬M2pep ДЬ№»°РПт B Пё°ыЎўT Пё°ыєНЦРРФБЈПё°ыµИ»мєППё°ыИєЦРµД F4/80 +ЎўCD301 +ЎўCD11c + M2 ѕЮКЙПё°ыЈЁНј 4a єН b)ЎЈґЛНвЈ¬Ул·З°РПт (ВТРтлД) ¶ФХХПа±ИЈ¬M2pep ±нПЦіцёьёЯµДЅбєПБ¦ЎЈ
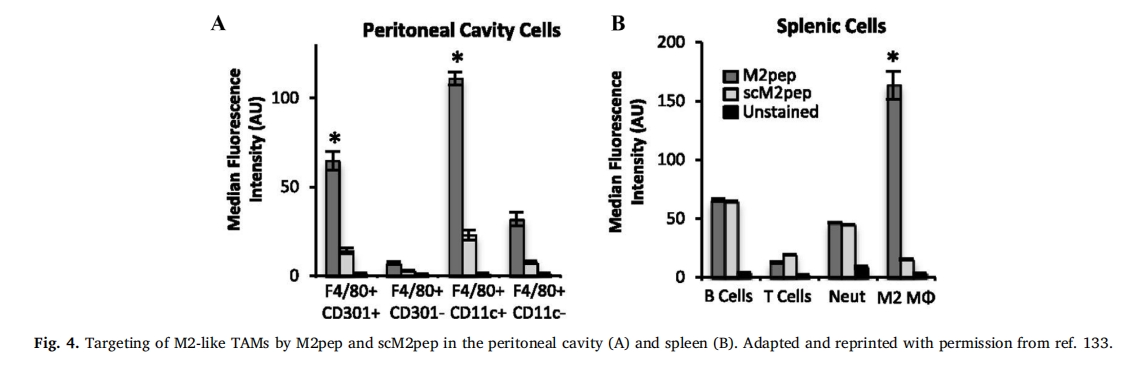
Рн¶аЖдЛыСРѕїТІАыУГПаН¬µД M2pep РтБРЅшРР TAM °РПтЦОБЖЈ¬Іў№ЫІмµЅБЛ»эј«µДЅб№ыЎЈАэИзЈ¬ФЪ B16F10 РЎКуєЪЙ«ЛШБцДЈРНЦРЈ¬К№УГЧ°ФШУР CSF-1RЈЁјЇВдґМј¤ТтЧУ 1 КЬМеЈ©ТЦЦЖјБµД M2pep №¦ДЬ»ЇѕЫЈЁИйЛб-№І-ТТґјЛбЈ©PLGA ДЙГЧїЕБЈАґЧи¶П TAM ЦРµДФцЦієНґЩґж»оРЕєЕґ«µјЎЈФЪЦЧБц±дµГїЙґҐј°ЈЁ170 Бў·ЅєБГЧґуРЎЈ©єуЈ¬ГїБЅМмЅшРРТ»ґОЦОБЖЈ¬іЦРшК®МмЈ¬УлУОАлТЦЦЖјБПа±ИЈ¬ЦЧБцЙъі¤ВКПВЅµБЛФј 50% [134ґЛНвЈ¬Qian µИЅ« M2pep УлФШЦ¬µ°°Ч A1 ДЈДв ¦Б-ВЭРэлДЈЁ¦Б-лДЈ©Б¬ЅУЈ¬РОіЙ ¦Б-M2pep [135]ЎЈ¦Б-лДІї·Ц±»ДЙИл°РПтЗеµА·тКЬМе B РН 1 (SR-B1)Ј¬ХвКЗТ»ЦЦФЪ TAM ЦРёЯ¶И±нґпµД±нГжКЬМеЎЈБЧЦ¬µДМнјУУХµјЧФЧйЧ°іЙЦ¬ЦКДЙГЧїЕБЈЈ¬ЖдЦРКиЛ®єЛРД±»БЅёцлДІї·Ц°ьО§Ј¬ТФґЩЅшУл TAM µДП໥ЧчУГЎЈИ»єуЅ«ЛщµГДЙГЧїЕБЈЧ°ФШµЁ№МґјРЮКОµДї№ CSF-1R siRNA (siCD115) ТФёЙИЕґЩЦЧБц CSF-1 РЕєЕґ«µјЈ¬РОіЙ M2NP-siCD115ЎЈОЄБЛЖА№А M2 TAM µД°РПтРФЈ¬Ѕ«Ч°ФШЅьємНвУ«№вИѕБП DiR-BOAЈЁ1,1'-¶юК®°ЛНй»щ-3,3,3',3'-ЛДјЧ»щЯЕЯбИэМјЭјµв»ЇЛ«УНЛбхҐЈ©µД M2NPЈЁОЮ siRNAЈ©ТФј°ІфИлВТРтЈЁ·З°РПтЈ©лДРтБРµД NP Ул M2 ѕЮКЙПё°ыТ»Жр·хУэ 1 РЎК±Ј¬№ЫІмµЅ 7ЎЈУлВТРт¶ФХХПа±ИЈ¬M2NPs µД M2 ЙгИЎБїФцјУБЛ 5 ±¶ЎЈґЛНвЈ¬К№УГ B16 РЎКуєЪЙ«ЛШБцДЈРНЅшРРµДМеДЪСРѕїПФКѕЈ¬УлСОЛ®ґ¦АнµД¶ФХХПа±ИЈ¬Гї 2 МмУГ M2NP-siCD115s ЦОБЖµДРЎКуµДЦЧБцґуРЎјхЙЩБЛ 87%ЎЈ
Scodeller µИИЛЅшРРµДКЙѕъМеХ№КѕКµСйИ·¶ЁБЛТ»ёц¶МлДРтБР CSPGAKVRCЈЁіЖОЄЎ°UNOЎ±Ј©Ј¬ДЬ№»°РПт M2 ѕЮКЙПё°ыМШТмРФ CD206 ±нГж±кЦѕОп [136]ЎЈНЁ№эЅ«У«№в±кјЗµД UNO ЧўЙдµЅ 4T1 ЦЧБцРЎКуМеДЪЈ¬СйЦ¤БЛ UNO µД°РПтДЬБ¦ЎЈРЎК󱻴¦ЛАЈ¬ЧўЙдєу 2 РЎК±КХ»сЖдЖч№ЩЎЈКХ»сЧйЦЇµД№ІѕЫЅ№ПФОўѕµјмІйПФКѕ UNO єН CD206 ёЯ¶И№І¶ЁО»Ј¬96% µД UNO СфРФПё°ыТІ¶Ф CD206 ИѕЙ«іКСфРФЎЈґЛНвЈ¬Lee µИИЛЅ«ГЫ·д¶ѕТєЦР·ўПЦµД 26 ёц°±»щЛблД·д¶ѕЛШ (MEL) И·¶ЁОЄ CD206 °РПтРтБР [137Ј¬138MEL КЗТ»ЦЦБЅЗЧРФлДЈ¬ТС±»СРѕїЧчОЄТ»ЦЦї№°©Т©ОпЈ¬ТтОЄЛьДЬ№»НЁ№эПЯБЈМеїЧП¶РОіЙУХµј°©Пё°ыµтНцЈ¬ТФј°НЁ№эПВµч VEGF ±нґпТЦЦЖСЄ№ЬЙъіЙЎЈ[139Ј¬140]ЎЈЧчХЯСРѕїБЛMELµҐ¶АЧчУГТФј°MELУлПё°ы¶ѕРФTПё°ыТтЧУЈЁKLAKLAKЈ©ИЪєПµДї№ЦЧБцЧчУГЎЈ2НЁ№эЅ« MEL »т MEL-KLA К©УГУЪ Lewis ·О°© (LLC) РЎКуДЈРНЈ¬їЙТФІъЙълД (KLA) (MEL-KLA) [138]ЎЈЦОБЖФЪЦЧБцЅУЦЦєу 5 МмїЄКјЈ¬Гї 3 МмЧўЙдТ»ґОЈ¬Ц±µЅЅУЦЦєу 12 М촦ЛАРЎКуЎЈЅб№ыПФКѕЈ¬Ул PBS ЦОБЖµД¶ФХХЧйТФј° KLA єН MEL µҐТ»БЖ·ЁПа±ИЈ¬MEL-KLA ЦОБЖєуЦЧБцЦШБїПФЧЕПВЅµЎЈОЄБЛЅшТ»ІЅСРѕї MEL µД M2 °РПтДЬБ¦Ј¬ёГЧйµДБнТ»ПоСРѕї±нГчЈ¬ФЪ LLC ДЈРНЦРЈ¬MEL ЦОБЖєу M1/M2 ѕЮКЙПё°ы±ИВКґУ 0.65 ФцјУµЅ 1.55 [137M1/M2 ±ИВККЗТ»ЦЦФЅАґФЅіЈУГµДЦё±кЈ¬ѕЭ±ЁµАЈ¬ёГ±ИВКУлИЛАа°©ЦўµДФ¤єуіКХэПа№ШЎЈ141]ЎЈM1/M2±ИВКµД±д»Ї№йТтУЪMEL¶ФM2ѕЮКЙПё°ыµДПё°ы¶ѕРФЈ¬НЁ№эБчКЅПё°ыКхєНqPCRЦРM2ѕЮКЙПё°ы±кЦѕОпCD206µДјхЙЩµГµЅСйЦ¤ЎЈ
3.2 Хл¶Ф Tregs
2004 ДкЈ¬ЙсѕПЛГ«µ°°Ч-1 (Nrp1) КЬМеКЧґО±» Bruder µИИЛ·ўПЦОЄЗ±ФЪµД Treg ±кјЗОпЎЈ[88]ЎЈNrp1 Чоіх±»И·¶ЁОЄ VEGF µДёЁЦъКЬМеЈ¬ПЦФЪТС±»И·¶ЁОЄ Treg №¦ДЬЛщ±ШРиµДЎЈЖдФЪХвР© T Пё°ыЙПµД±нґпУл FoxP3 ±нґпПа№ШЈ¬°µКѕЖдЧчОЄГвТЯТЦЦЖ±нРНµДЅйЦКµДЧчУГ [142ґЛНвЈ¬Delgoffe µИИЛЧоЅьµДТ»ПоСРѕї»№·ўПЦБЛЖдФЪО¬іЦ Treg ОИ¶ЁРФЦРµДЧчУГЈ¬ТтОЄНЁ№э Nrp1 µДЙПµчµјЦВёГИєМеІ»ОИ¶ЁКЗ°©ЦўµДіЈјыМШХчЎЈ143єБІ»Жж№ЦЈ¬Йжј°»щТтЗГіэДЈРНєНї№МеЧи¶ПµД Nrp1 БЩґІЗ°СРѕїТСµјЦВЖ¤·ф°©Ўў·О°©єНЗ°БРПЩ°©µДЦЧБцЙъі¤јхЙЩЎЈ144Nrp1 лД LyP-1 (CGNKRTRGC) µД·ўПЦµјЦВБЛНЁ№э Nrp1 ЧЁГЕХл¶Ф Tregs µД NP ПµНіµДїЄ·ў[145Ј¬146]ЎЈLyP-1 КфУЪлДјТЧеµДТ»Ії·ЦЈ¬іЖОЄ C ¶Л C ¶Л№жФт (CendR) »щРтлДЈ¬ЛьГЗѕЯУРЦЧБцґ©НёДЬБ¦ЎЈФЪТ»ПоСРѕїЦРЕ·µИИЛїЄ·ўБЛТ»ЦЦДЙГЧБЈЧУЈ¬ёГБЈЧУ°ьє¬Т»ёц PLGA єЛРДЈ¬ЖдЦРёєФШУРї№ CTLA-4ЎўАТ°±Лбј¤ГёТЦЦЖјБТБВнМжДб (IMT) єН LyP-1 ЧчОЄ°РПтЕдМеЈ¬Улґ«НіµДї№ CTLA-4 ГвТЯБЖ·ЁПа±ИЈ¬ёГДЙГЧБЈЧУПФЦшЅµµНБЛ B16 РЎКуєЪЙ«ЛШБцДЈРНЦРµДЦЧБцЙъі¤ЎЈФЪЦЧБцЅУЦЦєу 10 МмїЄКјЈ¬Гї 2 Мм¶ФРЎКуЅшРРТ»ґОЦОБЖЈ¬№І 15 МмЈ¬ЦОБЖТ©Оп°ьАЁ PBSЎўУОАл IMTЎўУОАлї№ CTLA-4Ўў·З°РПт IMT ёєФШДЙГЧБЈЧУЎў°РПт IMT ёєФШДЙГЧБЈЧУТФј°°РПтї№ CTLA-4 єН IMT ёєФШДЙГЧБЈЧУЎЈЅб№ы±нГчЈ¬°ьє¬ LyP-1ЎўIMT єНї№ CTLA-4 µДНкХыДЙГЧБЈЧУЧоОЄУРР§Ј¬УлУОАлї№ CTLA-4 Па±ИЈ¬ЦЧБцМе»эјхЙЩБЛ 50% ТФЙПЈ¬Ц¤ГчБЛ»щУЪлДµДДЙГЧБЈЧУФЪФцЗїБЩґІ±кЧј·ЅГжѕЯУРЗ±Б¦ [144]ЎЈ
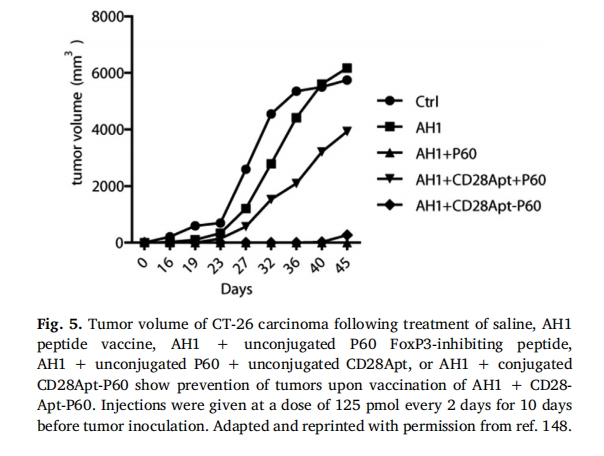
Pastor µИИЛНЁ№эЅ« FoxP3 ТЦЦЖлД (P60) Ул CD28 °РПтККМе (AptCD28-P60) ЅбєПЈ¬ґґЅЁБЛБнТ»ЦЦ°РПт Treg µДДЙГЧїЕБЈ [147Ј¬148]ЎЈЅб№ы±нГчЈ¬УлОґЅбєПµД P60 Па±ИЈ¬ЅбєП·ЦЧУДЬ№»ТФµН 200 ±¶µДЕЁ¶ИЈЁ100 ¦МM vs. 0.5 ¦МMЈ©¶Фї№ Treg ЅйµјµД CTL ГвТЯТЦЦЖЎЈґЛНвЈ¬УлСОЛ®¶ФХХЎўµҐ¶АлДТЯГзЎўлДТЯГзєНОґЅбєПµД P60 ТФј°лДТЯГзєНОґЅбєПµД P60 УлОґЅбєПµД AptCD28 Па±ИЈ¬УГ AptCD28-P60 БЄєПЦЧБцї№ФлДТЯГз (AH1) ЦОБЖ CT-26 °©ДЈРНїЙПыіэЦЧБцЈ¬±нГчЅ« P60 Ул AptCD28 ЅбєПТФКµПЦРН¬ЦОБЖµД±ШТЄРФЈЁНј 5Ј©ЎЈ
3.3 °РПтMDSC
јшУЪ MDSC КфУЪОґіЙКмПё°ыИєЈ¬ЙРОґ·ўПЦЛьГЗ±нґпїЙУГУЪлДЅбєПµД MDSC МШТмРФЙъОп±кЦѕОпЎЈІ»№эЈ¬Qin µИИЛТСАыУГКЙѕъМеХ№КѕЙёСЎ MDSC ЅбєПлД [149]ЎЈЛщСЎлДЈЁMEWSLEKGYTIKЈ©УлКу IgG2b µД Fc ЗшИЪєПЈ¬РОіЙлДї№МеЅбєПОпЈЁH6 лДМеЈ©ЎЈУГ H6 лДМеЦОБЖµјЦВ¶аЦЦКуБЬ°НБцДЈРНЈЁEL4ЎўEG.7ЎўA20Ј©ЦРЖўФаєНС»·ЦРµД MDSC єДЅЯЈ¬ІўФЪ EL4 ДЈРНЦР±нПЦіцї№ЦЧБц№¦Р§ЎЈґЛНвЈ¬Wang µИИЛСРѕїБЛЗч»ЇТтЧУЧи¶ПЧчОЄјдЅУУ°Пм MDSC ИєМеµДКЦ¶ОµДУРР§РФ [150ЛыГЗК№УГ CCL2 ј¤¶ЇјБАґТЦЦЖ CCL2 РЕєЕґ«µјЈ¬CCL2 РЕєЕґ«µјКЗУл MDSC ЗЁТЖУР№ШµДЦчТЄЗч»ЇјБ[151Ј¬152]ЎЈХвµјЦВ·О°©ДЈРНЦР MDSC Пт TME µДЅюИуПФЦшјхЙЩЎЈЦµµГЧўТвµДКЗЈ¬№ЫІмµЅ CCL2 Чи¶ПТІМбёЯБЛї№ PDL1 ЦОБЖµДБЖР§Ј¬їЙДЬКЗНЁ№э MDSC єДЅЯКµПЦµДЎЈ
4 µ±З°Х№НыєНЅбВЫ
ЅьДкАґЈ¬ФЪЅЁБўєНО¬іЦГвТЯТЦЦЖОў»·ѕі·ЅГжЈ¬ИЛГЗ¶ФГвТЯТЦЦЖПё°ыєН°©Пё°ыЦ®јдµДП໥ЧчУГµДАнЅвИЎµГБЛЅшХ№ЎЈґЛНвЈ¬ФЪЅ«ХвР©ЦЄК¶У¦УГУЪ±ѕОДЛщКцµДлД»щБЖ·Ё·ЅГжТІИЎµГБЛі¤ЧгЅшІЅЎЈИ»¶шЈ¬Хл¶ФГвТЯТЦЦЖПё°ыµДлДєНДЙГЧТ©ОпФЪ°©ЦўГвТЯБЖ·ЁЦРµДУ¦УГ»№ґ¦УЪФзЖЪЅЧ¶ОЎЈТтґЛЈ¬ХвР©јјКхФЪИЛАаЙнЙПµДБЩґІУ¦УГКЬµЅПЮЦЖЎЈХвїЙДЬКЗУЙУЪИ±·¦¶ФлДДЙГЧїЕБЈУлЙъОп»·ѕіП໥ЧчУГТФј°ёД±дДЙГЧїЕБЈГьФЛЎў№¦Р§єН¶ѕРФµДµ°°ЧЦКНвїЗРОіЙµДАнЅв[153Ј¬154]ЎЈБнТ»ёцМфХЅ°ьАЁА©ґулД№¦ДЬ»ЇДЙГЧїЕБЈµД№жДЈЈ¬ТФј°ЕъґОјдІоТмЈ¬ґУ¶шПЮЦЖБЛЙМТµ»ЇЗ±Б¦ЎЈґЛНвЈ¬ФЪЅ«ГвТЯТЦЦЖПё°ыµДГвТЯЦОБЖ°РПтЧЄ»ЇОЄБЩґІЦ®З°Ј¬РиТЄ¶ФИЛМеµДГвТЯНшВзУРёьЙоИлµДБЛЅвЎЈАэИзЈ¬ѕЎ№ЬTAMЎўTregsєНMDSCУлѕµдCTLµДП໥ЧчУГТСѕµГµЅід·ЦСРѕїЈ¬µ«ЖдЛыГвТЯПё°ыЈ¬ИзЧФИ»Й±ЙЛЈЁNKЈ©Пё°ыЎўBБЬ°НПё°ыєНКчН»ЧґПё°ыЈ¬¶јѕЯУР¶АМШ¶шёґФУµД№¦ДЬєНП໥ЧчУГЈ¬ЦµµГЅшТ»ІЅСРѕїЎЈ»щУЪлДµДДЙГЧїЕБЈКЗТ»ЦЦ№¤ѕЯЈ¬їЙОЄСРѕїИЛФ±єНБЩґІТЅЙъМṩһЦЦ°РПтМШ¶Ё·ЦЧУНѕѕ¶єНПё°ыјдП໥ЧчУГµД·Ѕ·ЁЈ¬ХвР©Нѕѕ¶єНП໥ЧчУГУРЦъУЪ°©ЦўЅшХ№Ј¬µ«ОЄБЛУРР§АыУГХвР©№¤ѕЯЈ¬А©Х№ОТГЗ¶ФГвТЯС§µДАнЅвЦБ№ШЦШТЄЎЈЅшТ»ІЅБЛЅвГвТЯНшВзЅ«К№СРѕїИЛФ±І»ЅцДЬ№»ёьєГµШїЄ·ўРВРНДЙГЧїЕБЈПµНіЈ¬»№ДЬёьєГµШФ¤ІвЖдМеДЪ№¦Р§ЎЈ
ОТГЗ¶Ф°©ЦўГвТЯБЖ·ЁµДИПК¶µДТ»ёцЦчТЄИ±ПЭФЪУЪЈ¬ОЮ·ЁИ·¶ЁБЩґІЦОБЖ·ґУ¦µДФ¤ІвРФЙъОп±кЦѕОпЎЈѕЎ№ЬУРР©ІЎАэ±нГчГвТЯБЖ·ЁїЙТФёщіэ»ЇБЖДНТ©РФЦЧБцЈ¬µ«ПЦКµЗйїцКЗЈ¬Ц»УРЙЩКэ»јХЯ¶ФЦОБЖУР·ґУ¦ЎЈ»јХЯ·ґУ¦І»Т»ЦВїЙ№йТтУЪ°©ЦўµДТмЦКРФЈ¬ТІїЙ№йТтУЪИ±·¦Ф¤ІвРФЙъОп±кЦѕОп,ѕЎ№ЬТСѕјш¶ЁіцТ»Р©±кЦѕОпЈ¬ИзГвТЯјмІйµгєНГвТЯµчЅЪПё°ыТтЧУЈ¬µ«ЖдЛыФ¤єу±кЦѕОпµД·ўПЦїЙТФУГУЪУЕ»Ї»јХЯСЎФсЈ¬ІўЅшТ»ІЅБЛЅвГвТЯЦОБЖ±ієуµД»ъЦЖЎЈґЛНвЈ¬ХвР©ЙъОп±кЦѕОпµДЧйєПК№УГДЬ№»ѕЯУРёьЧјИ·µДФ¤ІвДЬБ¦ЎЈ
ДЙГЧТЅС§К№ЧйєПБЖ·ЁµДК№УГёьјУїЙРРЈ¬ТтОЄДЙГЧїЕБЈїЙТФЙијЖіЙ°ьє¬¶аёцЙъОп»оРФІї·ЦЎЈґЛНвЈ¬Ѕ«ЙъОп»оРФІДБП°ьЧ°µЅДЙГЧїЕБЈЦРїЙИ·±ЈЛьГЗ±»µЭЛНµЅЛщРиµДДї±кЈ¬ґУ¶шјхЙЩНѰеЭЛНєН¶ѕРФЎЈХвАпЦШµгЅйЙЬµДРн¶аСРѕї±нГчЈ¬ЧйєПБЖ·ЁїЙТФМбёЯµҐТ»ЦОБЖБЩґІ±кЧјµДУРР§РФєН°ІИ«РФ[137Ј¬148]ЎЈЛжЧЕїЖС§СРѕїІ»¶ПМоІ№ЙПКцЦЄК¶їХ°ЧЈ¬»щУЪлДµДДЙГЧБЈЧУЅ«јМРш·ўХ№Ј¬Іў№№іЙТ»АаДЬ№»°РПтГвТЯТЦЦЖПё°ыИєµДДЙГЧІДБПЎЈ
ГвФрЙщГчЈє±ѕОДОЄРРТµЅ»БчС§П°Ј¬°жИЁ№йФЧчХЯј°ФФУЦѕЛщУРЈ¬ИзУРЗЦИЁЈ¬їЙБЄПµЙѕіэЎЈОДХВ±кЧўУРЧчХЯј°ОДХВіцґ¦Ј¬ИзРиФД¶БФОДј°ІОїјОДПЧЈ¬їЙФД¶БФФУЦѕЎЈ